به نقل از اکسترن:
پسوریازیس یا بیماری صدف (Psoriasis) یک بیماری پوستی التهابی و خودایمن است که باعث ایجاد ضایعات پوستی و پوسته ریزی و درگیری ناخن می شود. بیماری پوستی پسوریازیس کشنده یا واگیر دار نیست و سرطان هم نیست. این بیماری پس از ازدواج ممکن است با احتمال ۱۰ تا ۱۵ درصد به کودکان منتقل شود. در ادامه به بررسی علت، علائم، تشخیص و درمان انواع پسوریازیس تناسلی، سر، ناخن و اندام ها، قطره ای یا خال دار، معکوس، پوسچولار و پلاکی می پردازیم و به این سوال پاسخ می دهیم که این بیماری چگونه درمان و کنترل می شود.
علت بیماری پسوریازیس چیست؟
پسوریازیس یک بیماری پوستی التهابی مزمن و شایع و عمدتا ناشی از غیرطبیعی بودن عملکرد لنفوسیت های T است. این بیماری با پاپول ها و پلاک های صورتی تا قرمز همراه با پوسته های سفید رنگ و ضخیم که ممکن است موضعی یا وسیع باشند و پوست سر، آرنج ها و زانوها را درگیر کنند مشخص می شود.
[readmore]درمان های خانگی و گیاهی پسوریازیس[/readmore]
البته ضایعات پوستی ممکن است محدود به پوست سر، ناخن ها و چین های پوستی باشد. هرچند که این بیماری تا آخر زندگی همراه با بیمار وجود دارد اما بیماران ممکن است دوره هایی از بهبودی طولانی مدت را تجربه کنند.
بخش های مختلفی از ژن های بدن مرتبط با پسوریازیس دانسته شده و PSORS1 مسئول ۵۰ درصد احتمال بروز بیماری شناخته می شود. همچنین این بیماری پوستی، احتمال بروز بیماری هایی نظیر اضطراب، افسردگی، چاقی، دیابت، فشارخون بالا، لنفوم، انفارکتوس قلبی و سکته مغزی را افزایش می دهد.
مکانیسم ایجاد بیماری
براساس تحقیقات انجام شده، التهاب مهم ترین مکانیسم ایجاد و گسترش این بیماری است. زمانی که گلبول های سفید بدن از جمله T Cell ها (لنفوسیت های T) با یک عامل خارجی نظیر باکتری یا ویروس برخورد می کنند. بلافاصله شروع به آزاد سازی سایتوکاین هایی از جمله TNF (فاکتور نکروز دهنده تومور) می کنند.
این سایتوکاین ها باعث تحریک و فعال شدن سیستم ایمنی بدن می شوند. در یک بیماری خودایمنی نظیر پسوریازیس، مقدار زیادی TNF تولید می شود که موجب فعالیت بیش از حد سیستم ایمنی و آسیب بافت های سالم بدن می گردد.
سلول های طبیعی پوست در طی ۳۰ روز تشکیل شده ، بالغ می شوند و می میرند. اما در پسوریازیس، این سیکل حدود ۳ تا ۶ روز طول می کشد . سلول های جدید، قبل از مرگ سلول های قدیمی تولید می شوند. نتیجه ی این اتفاقات ایجاد ضایعات پلاکی شکل پوسته ریزی دهنده در نقاط مختلف بدن است.
[readmore]آرتریت پسوریاتیک از علائم تا درمان[/readmore]
عوامل تحریک شعله وری بیماری
عوامل مختلفی می توانند منجر به تحریک شعله وری پسوریازیس شوند از جمله می توان به موارد زیر اشاره کرد:
۱. عوامل موضعی
- آسیب پوستی
- خراشیدگی
- سوختگی
۲. عوامل سیستمیک
- عفونت ها: مخصوصا استرپتوکوک ها و ایدز.
- استرس های روان پزشکی.
- مصرف بیش از حد الکل.
- آب و هوای سرد و خشک.
- سیگار: مصرف سیگار با ابتلا به پسوریازیس رابطه دارد. سیگار می تواند باعث شعله ور شدن بیماری و بدتر شدن ضایعات پوستی شود. همچنین افراد سیگاری به درمان پاسخ خوبی نمی دهند.
- گلوتن: تحقیقات جدید نشان داده اند که بعضی از افراد مبتلا به پسوریازیس دارای آنتی بادی های ضد گلوتن هستند. البته این افراد به سلیاک مبتلا نیستند، اما مصرف گلوتن ممکن است باعث ایجاد علائم پوستی و گوارشی شود. بنابراین به بیماران توصیه می کنیم که در صورت امکان از رژیم غذایی فاقد گلوتن استفاده نمایند.
- چاقی: چاقی یک ریسک فاکتور مهم در ابتلا به پسوریازیس می باشد. چاقی همچنین باعث کاهش اثر داروها و افزایش عوارض دارویی می شود.
۳. داروها
- لیتیوم (Li)
- بتابلاکر ها نظیر پروپرانولول (Propranolol)
- نیتروژن
- داروهای ضد مالاریا نظیر کلروکین
- ایندومتاسین، بروفن، ایبوپروفن، کتورولاک و سایر داروهای ضد التهاب غیراستروئیدی.
- کینیدین (Quinidine)
- داروهای ضد فشار خون نظیر ACE Inhibitors (انالاپریل و کاپتوپریل).
- اینترفرون که در درمان هپاتیت C مورد استفاده قرار می گیرد.
- داروهای ضد قارچی نظیر کتوکونازول و فلوکونازول.
- بعضی آنتی بیوتیک ها نظیر تتراسیکلین.
- مصرف خوراکی و یا موضعی استروئیدها می تواند باعث بهبود ضایعات پسوریازیس شود. اما قطع این داروها ممکن است باعث عود و بدترشدن ضایعات پوسته ریزی دهنده شود.
[readmore]لیکن پلان چیست و تفاوت آن با پسوریازیس[/readmore]
شیوع و بروز بیماری
پسوریازیس همه گروه های سنی را تحت تأثیر قرار می دهد. شروع بیماری معمولا از سن ۲۰ تا ۳۰ یا ۵۰ تا ۶۰ سالگی است. نزدیک به ۹۰ درصد از بیماران، سابقه خانوادگی ابتلا به این بیماری را دارند به همین دلیل احتمال انتقال بیماری پس از ازدواج از والد به فرزند وجود دارد.
بر اساس مطالعه ای که بر روی شیوع و بروز پسوریازیس در سال ۲۰۱۳ انجام شد، مشخص شد که شیوع بیماری در مناطق مختلف دنیا متفاوت است. شیوع در بزرگسالان از حدود ۰.۹۱ درصد در امریکا تا ۸.۵ درصد در نروژ متفاوت است و شیوع بیماری در کودکان از حدود صفر درصد در تایوان تا ۲.۵ درصد در ایتالیا متفاوت است.
علائم پسوریازیس
علائم پسوریازیس را می توان در قالب گروه هایی و براساس الگوهای بالینی متفاوت طبقه بندی کرد که البته شباهت زیادی به هم ندارند. بیماران ممکن است با یک الگو مراجعه کنند و در طول زمان به الگوی دیگر تبدیل شوند. علائم پسوریازیس سر و ناخن متفاوت بوده و همچنین تظاهرات بیماری در افراد مختلف، متفاوت است. در ادامه به بررسی انواع پسوریازیس و مهم ترین علائم آن می پردازیم.

پلاک مزمن پوستی
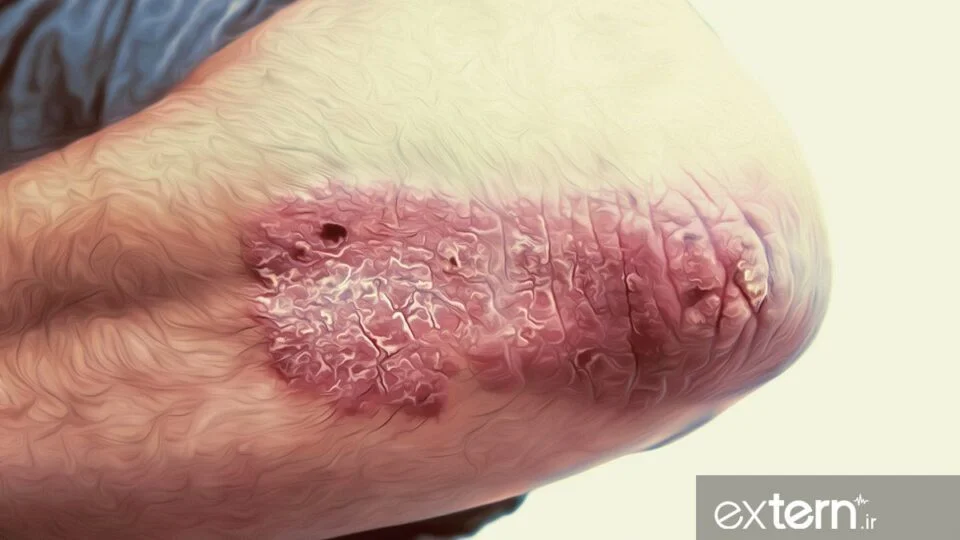
پلاک پوستی پسوریازیس مزمن شایع ترین علامت بیماری می باشد. پاپول ها و پلاک های قرمز و با حدود مشخص همراه با پوسته سفید و ضخیم دیده می شود و ممکن است به صورت وسیع و همراه با تشدید در مناطقی مثل پوست سر، آرنج ها، زانوها و چین باسن ایجاد شوند.
در صورت جدا کردن پوسته محکم و چسبناک خونریزی رخ می دهد علامت شبنم خونی یا Auspitz Sign گفته می شود. همچنین جدا کردن پوسته ها به صورت مکانیکی و تهاجمی از روی پوست سر منجر به ایجاد کچلی می شود.
انواع پسوریازیس
پسوریازیس پلاکی
پسوریازیس پلاکی (Plaque Psoriasis) یا ولگاریس شایع ترین شکل بیماری می باشد. پاپول ها و پلاک های قرمز و با حدود مشخص همراه با پوسته سفید و ضخیم دیده می شود و ممکن است به صورت وسیع و همراه با تشدید در مناطقی مثل پوست سر، آرنج ها، زانوها و چین باسن ایجاد شوند.

پسوریازیس قطره ای یا خال دار
پسوریازیس خال دار یا قطره ای (Guttate) در کودکان و بالغین جوانی که با ویروس سیستم تنفسی فوقانی یا استرپتوکوک پیوژن تماس داشته اند، شایع تر است و شیوع آن در حدود ۱۰ درصد می باشد.
در نوع خالدار، پاپول ها و پلاک های قرمز کوچک دایره ای و بیضی شکل به صورت ناگهانی روی تنه و اندام ها ظاهر می شوند و تمایل تا طی ۶ ماه تا ۱ سال درمان شوند.
پسوریازیس معکوس (بین چین ها)
پسوریازیس معکوس (Inverse) بصورت پلاک های قرمز، مرطوب و شقاق دار چین های پشت گوش، زیر پستان ها، زیر بغل، کشاله ران و چین باسن تظاهر می یابد و اغلب با درماتوفیت اولیه، عفونت کاندیدایی و استرپتوکوکی اشتباه می شود. این ارگانیسم ها ممکن است منجر به شعله وری بیماری شوند.
پسوریازیس اریترودرمیک
در پسوریازیس اریترودرمیک (Erythrodermic) معمولا بیماران حساسیت و درد پوست در لمس، تب، کاهش وزن، دفع پروتئین و لنفادنوپاتی (بزرگی غدد لنفاوی) دارند.

پسوریازیس پوسچولار یا پوستولی
پسوریازیس پوسچولار (Pustural) ناشی از التهاب شدید است که منجر به تشکیل پوسچول های استریل می شود.
اشکال بالینی مختلفی از بیماری توصیف شده اند که می توان به موارد زیر اشاره کرد:
- ژنرالیزه یا منتشر: این فرم معمولا در حاملگی، پس از عفونت و قطع مصرف استروئید سیستمیک ایجاد می شود.
- موضعی: در حاشیه پلاک قبلی ایجاد می شود.
- کف دست و پا: مصرف سیگار و احتمالا در همراهی با ضایعات استخوانی در ایجاد این فرم نقش دارند.
- انتهایی: این فرم، در قسمت انتهایی انگشتان دست و پا و همراه با درگیری ناخن است.
پسوریازیس ناخن
پسوریازیس ناخن ممکن است به تنهایی رخ دهد اما اکثر بیماران علائم پوستی پسوریازیس را نیز نشان می دهند. علائم بیماری ناخن ها شامل فرورفتگ، سفیدشدن ناخن ها، ناخن شکننده، لکه های زرد (لکه های روغنی)، خونریزی های باریک، ضخیم شدن ناخن ها و جداشدن بخش انتهایی صفحه ناخن از بستر ناخن (انیکولیز) می باشد.
آرتریت پسوریازیس (پسوریاتیک)
آرتریت پسوریاتیک در نزدیک به ۳۰ درصد از بیماران مبتلا به پسوریازیس پوستی رخ می دهد. آرتریت در بیمارانی که درگیری پوستی گسترده دارند شایع تر است. تعداد کمی از بیماران پیش از ایجاد علائم پوستی، دچار آرتریت پسوریاتیک می شوند.
پنج الگوی بالینی از این بیماری توصیف شده اند که عبارتند از:
- مونوآرتریت.
- الیگوآرتریت غیرقرینه (شایع ترین فرم).
- پلی آرتریت قرینه (مشابه روماتیسم مفصلی یا آرتریت روماتوئید).
- آرتریت موتیلان یا خورنده.
- آرتریت مهره ای.
یافته های آزمایشگاهی
اغلب اوقات نیازی به بیوپسی برای تشخیص پسوریازیس نیست اما قبل از شروع درمان سیستمیک بایستی انجام شود.
مراقبین اولیه بایستی کلسترول، قندخون و فشارخون را پایش کنند؛ چون بیماران پسوریاتیکی ریسک بالایی برای بیماری های قلبی عروقی و سندرم متابولیک دارند.
در بیماران با شعله وری فرم قطره ای یا خالدار بایستی کشت حلق و تیتر آنتی استرپتولیزین O فرستاده شود.
در بیماران با پسوریازیس معکوس یا در بیمارانی که علی رغم درمان موضعی یا سیستمیک کافی دچار حملات شعله وری شدند، بایستی مشاهده نمونه مرطوب با میکروسکوپ و کشت باکتریایی انجام شود.
در موارد بسیار مقاوم بایستی بیمار را از جهت عفونت ایدز (HIV) ارزیابی کرد.
تشخیص های افتراقی
- درماتیت سبورئیک
- اگزمای دیس هیدروتیک (دست، پا)
- تینه آی سر (پوست سر)
- انیکومیکوزیس (ناخن ها)
- بین چین ها (کاندیدیایی یا استرپتوکوکی)
- پیتریازیس روزه آ
- بثورات دارویی
درمان پسوریازیس
درمان موضعی با کرم و پماد
این بیماری به صورت یک روش مرحله بندی شده و با شروع از درمان موضعی و سپس پیشروی به سمت فوتوتراپی و نهایتا درمان سیستمیک درمان می شود.
با توجه به ماهیت عودکننده و مزمن این بیماری پوستی، درمان ها به صورت ترکیبی و چرخشی و با هدف به حداقل رساندن سمیت درمان برای هر فرد تنظیم می شوند.
قسمت اصلی درمان پسوریازیس موضعی گلوکوکورتیکوئیدهای موضعی هستند. به طور کلی پسوریازیس پوست سر، تنه و اندام ها نیازمند گلوکوکورتیکوئیدهای با توان بالاتر (کلاس ۱ و ۲) است در حالی که ضایعات روی نواحی حساس صورت و بین چین ها نیازمند گلوکوکورتیکوئیدهای با توان کمتر (کلاس ۵ و ۶) هستند.
داروهای فاقد استروئید نظیر قیر، رتینوئیدها و آنالوگ های ویتامین D، اغلب با گلوکوکورتیکوئیدها ترکیب می شوند تا اثربخشی آنها را افزایش و عوارض جانبی آنها را کم کنند (مثل نازک شدن پوست)
یک مثال برای رژیم درمانی پلاک پسوریاتیکی روی آرنج ها ممکن است شامل یک آنالوگ ویتامین D دوبار در روز (مثل کرم کلسی پوترین، پماد کلسیتریول) در طول هفته و یک گلوکوکورتیکوئید کلاس ۱ دوبار در روز طی اواخر هفته باشد. گلوکوکورتیکوئیدها ممکن است در داروخانه های سازنده داروهای تخصصی با قیر ترکیب شوند.
کلسی پوتریول بتامتازون دی پروپیونات (Taclonex) یک مثال از داروهای ترکیبی است که بر روی ضایعات پسورازیس پوست سر، تنه و اندام ها مؤثر بوده است.
تریامسینولون استوناید تزریقی ( ۵ تا ۱۰ میلی گرم) به شکل موثری منجر به بهبودی در بسیاری از پلاک های پوستی می شود.
ضایعات برخی قسمت ها مثل پوست سر و ناخن درمان دشوارتری دارند. پوست ضخیم روی پوست سر را می توان به وسیله یک حوله گرم و مرطوب آغشته شده به روغن زیتون (به مدت ۳۰ دقیقه) و به آرامی جدا کرد. روغن Derma smoothe برای پسوریازیس سر خفیف تر موثر است.
فوم ها و محلول ها با سهولت بیشتری نسبت به کرم ها و پمادها روی پوست سر قابل استفاده اند.
درمان پسوریازیس ناخن
ناخن های کمتر آسیب دیده ممکن است با یک محلول گلوکوکورتیکوئید موضعی کلاس ۱ درمان شوند.
ناخن های بیشتر آسیب دیده ممکن است به وسیله تزریق تریامسینولون استوناید ( ۵ تا ۱۰ میلی گرم) به بستر ناخن درمان شوند. به طور کلی بیماری ناخن نیازمند درمان سیستمیک برای بهبودی است.
فتوتراپی یا نوردرمانی در درمان پسوریازیس
فتوتراپی یا نوردرمانی ممکن است به صورت درمان جداگانه یا در ترکیب با درمان موضعی یا سیستمیک استفاده شود.
مرسوم ترین درمان نور فرابنفش B با گستره باریک (۳۱۱ تا ۳۱۳ نانومتر) است که نشان داده شده بسیار مؤثر است. بیماران نیازمند سه درمان در طول هفته برای ۱ تا ۳ ماه هستند. بسیاری از بیماران تا سال ها به صورت دوره ای تحت درمان فتوتراپی قرار می گیرند.
قیر، آنالوگ های ویتامین D، رتینوئیدها (ژل یا کرم تازاروتن) و استروئیدهای موضعی اثربخشی نوردرمانی را افزایش می دهند.
روش های دیگر عبارتند از نور فرابنفش A و B با گستره پهن (معمولا همراه با پسورالن استفاده می شود).
درمان خوراکی و سیستمیک
در حال حاضر درمان سیستمیک به دو دسته سنتی و بیولوژیک تقسیم می شود.
متوتروکسات (Methotrexate)، سیکلوسپورین (Cyclosporine) و آسیترتین (Acitretin) جزو دسته درمان سنتی بوده و گسترده تر از سایر درمان های این دسته مورد استفاده قرار می گیرند.
متوتروکسات به وسیله مهار اسید فولیک عمل می کند و روی تمامی شکل های پسوریازیس مؤثر است. این دارو به صورت هفتگی و از راه دهان، زیرپوستی و داخل عضلانی استفاده می شود.
سیکلوسپورین یک مهارکننده کلسینورین بوده و به سرعت و با اثربخشی بالایی پسوریازیس را بهبود می بخشد. این دارو ممکن است برای بهبود سریع تر فرم های شدیدتر پسوریازیس مثل فرم پوسچولار یا اریترودرمیک مورد استفاده قرار گیرد.
آسیترتین یک رتینوئید سیستمیک است که برای درمان انواع پسوریازیس بسیار مؤثر است اما اغلب برای نوع اریترودرمیک، پوسچولار و کف دست و پا مورد استفاده قرار می گیرد.
درمان های بیولوژیک، تنظیم کننده های سیستم ایمنی هستند که سلول های T و سیتوکین های موثر در ایجاد بیماری را هدف قرار می دهند. این داروها بسیار مؤثراند اما بسیار گران بوده و بنابراین در دسترس بسیاری از بیماران نیست.
اتانرسپت (Etanercept)، اینفلیکسی ماب (Infliximab) و آدالیمومب (Adalimumab) سایتوکاین TNF را هدف قرار می دهند.
اوستکینوماب (Ustekinumab) زیرواحد P40 از ۱۲ / ۲۳ -IL؛ سکوکینوماب (Secukinumab) و ایکسیکیزوماب (Ixekizumab) نیز ۱۷-IL را هدف قرار می دهند. همچنین برودالوماب (Brodalumab) به گیرنده IL-17 متصل می شود و گوسلکوماب (Guselkumab) نیز IL-23 را هدف قرار می دهد.